Úvodem
Co je to skolióza páteře, její rozdělení (klasifikace) a obecný úvod do tématu.
 Informace o léčbě onemocnění páteře
s garancí Prof. MUDr. Jana Štulíka, CSc.
Informace o léčbě onemocnění páteře
s garancí Prof. MUDr. Jana Štulíka, CSc.
Skolióza je trojrozměrná deformita páteře s dominantním zakřivením ve frontální rovině.
Co je to skolióza páteře, její rozdělení (klasifikace) a obecný úvod do tématu.
Incidence, klinické projevy, klinické vyšetření a zobrazovací metody.
Jaké jsou způsoby léčby skoliózy? Typy výkonů a operační postupy.
Pokud dojde k léčbě operací, jak probíhá následná péče?
Kapitola 2.
Skolióza může ale nemusí být vidět. Typická bývá nestejná výška ramen (jedno rameno je výše než druhé), nestejná výška boků, prominující lopatka (,,křidélko“) a prominující žebra. Viditelné změny ale nejsou patrné u všech pacientů.
Skolióza v dětském věku a v období dospívání obvykle nebolí ani nezpůsobuje žádné obtíže. Bolest se většinou objevuje až v dospělosti, kdy je již ale léčba skoliózy velmi problematická.
Ztrátou funkce je myšleno omezení pohyblivosti pacienta, snížení funkce plic, útlak orgánů hrudní a břišní dutiny a v nejzávažnějších případech ochrnutí. Obvykle se projevuje u těžkých neléčených skolióz, cílem léčby je takto závažnému postižení předejít. Jiná situace je u neuromuskulárních skolióz a genetických syndromů, kdy může být ztráta funkce způsobena základním onemocněním.
Základem diagnostiky je klinické vyšetření. Svlečeného pacienta vyšetřujeme ve stoje a v předklonu, sledujeme hybnost páteře. Zaměřujeme se na výšku ramen a boků (zda jsou na obou stranách stejně vysoko), postavení lopatek a žeber, délku dolních končetin. Hodnotíme také neurologický nález. Dále se ptáme na pacientova další onemocnění a výskyt skoliózy v rodině.
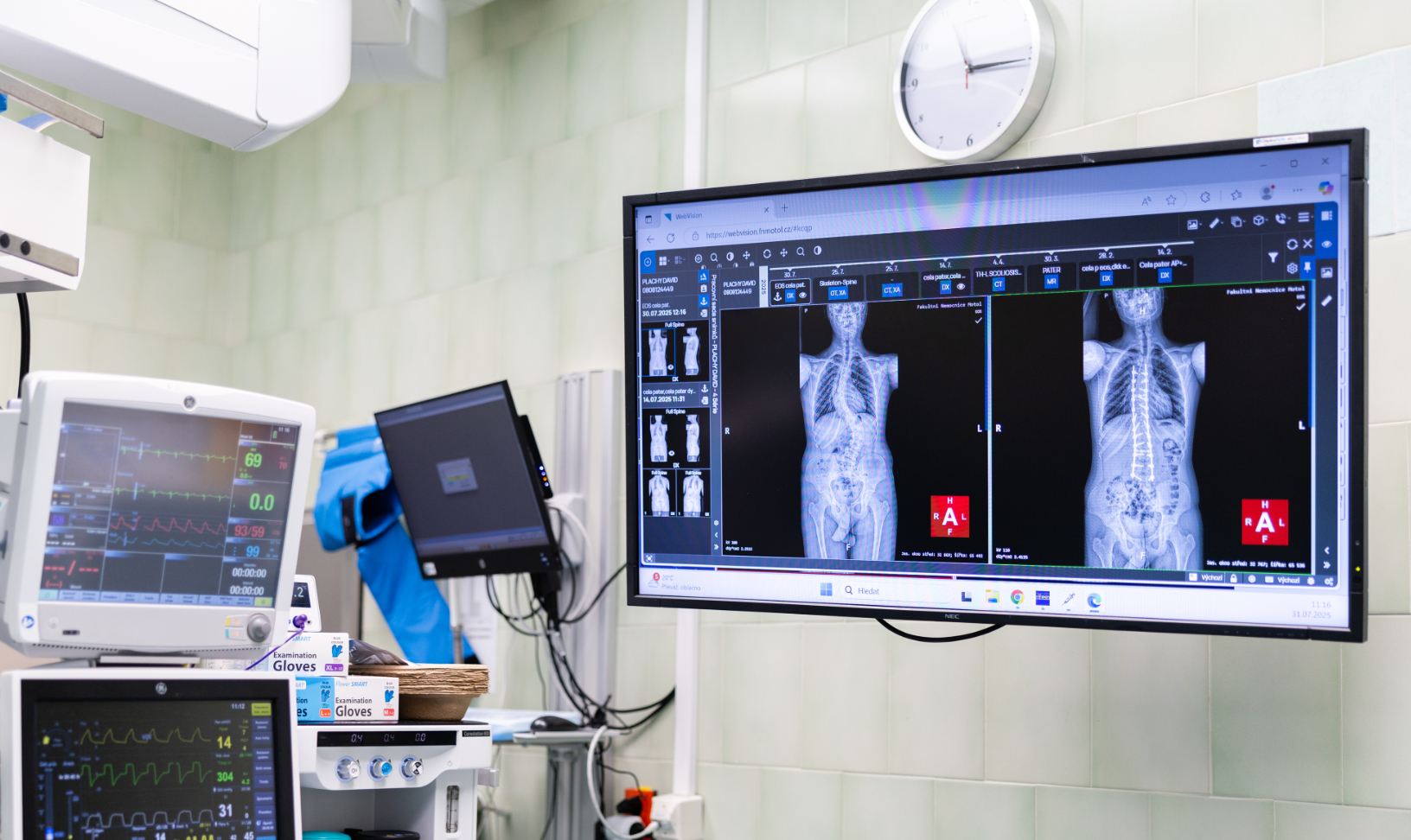
Jako první zobrazovací metodu obvykle provádíme RTG, případně EOS. Poskytuje nám obraz páteře v předozadní a boční rovině a umožňuje měřit stupeň zakřivení. RTG provádíme pravidelně na každé kontrole k posouzení vývoje křivky.
Pokud se skolióza zhorší natolik, že je indikována operace, doplníme CT. To nám ukáže páteř ve všech rovinách a je potřebné pro zavádění šroubů do páteře při operaci. Dále CT většinou doplňujeme u kongenitálních skolióz, kdy nám RTG neumožní dostatečně zobrazit nesprávně vyvinutý obratel či obratle. Přestože trvá pár minut, malé děti mohou CT absolvovat uspané.
Před operací skoliózy také doplňujeme magnetickou rezonanci. Oproti CT zobrazí lépe měkké tkáně (ploténky, vazy) a míchu. Jde o časově náročnější vyšetření (přibližně 30 – 45 minut), proto je u dětí do 6 let běžné, že absolvují MRI uspané.
24 letá pacientka po korekci neléčené skoliózy bederní páteře s křivkou 43° – krátká fixace
Kapitola 3.
Skoliózu lze v mnoha případech léčit konzervativně (tedy neoperovat). Základem konzervativní léčby skoliózy je fyzioterapie a korzetoterapie.
Cílem fyzioterapie je posílit svaly podél páteře. Pokud je indikována, dostanete v naší ambulanci žádanku, která platí po celé České republice. S tou se objednáte na Vámi vybrané pracoviště, kam budete následně pravidelně docházet.
Pokud má pacient bolesti, můžeme je tlumit pomocí léků. Pacientovi můžeme v případě potřeby napsat doporučení do ambulance bolesti nebo k neurologovi. Vždy je však nutné nejprve zjistit příčinu bolestí a pokud to lze, vyřešit ji. Pro dětské pacienty se skoliózou není bolest typická.
U dětí a dospívajících pacientů se skoliózou indikujeme obstřiky spíše výjimečně.
Infuzní terapie je u dětí a dospívajících pacientů se skoliózou indikována spíše výjimečně.
V korzetoterapii je důležité posoudit zralost skeletu a růstový potenciál pacienta. Obvykle je korzet doporučován pacientům s Cobbovým úhlem 20-40 stupňů, kteří ještě porostou. Pokud je růst ukončen, korzet jako léčba skoliózy nemá smysl. Korzety necháváme vyrobit na míru na Ortotice, kde si pacienta nejprve naskenují 3D skenerem a následně probíhá výroba.
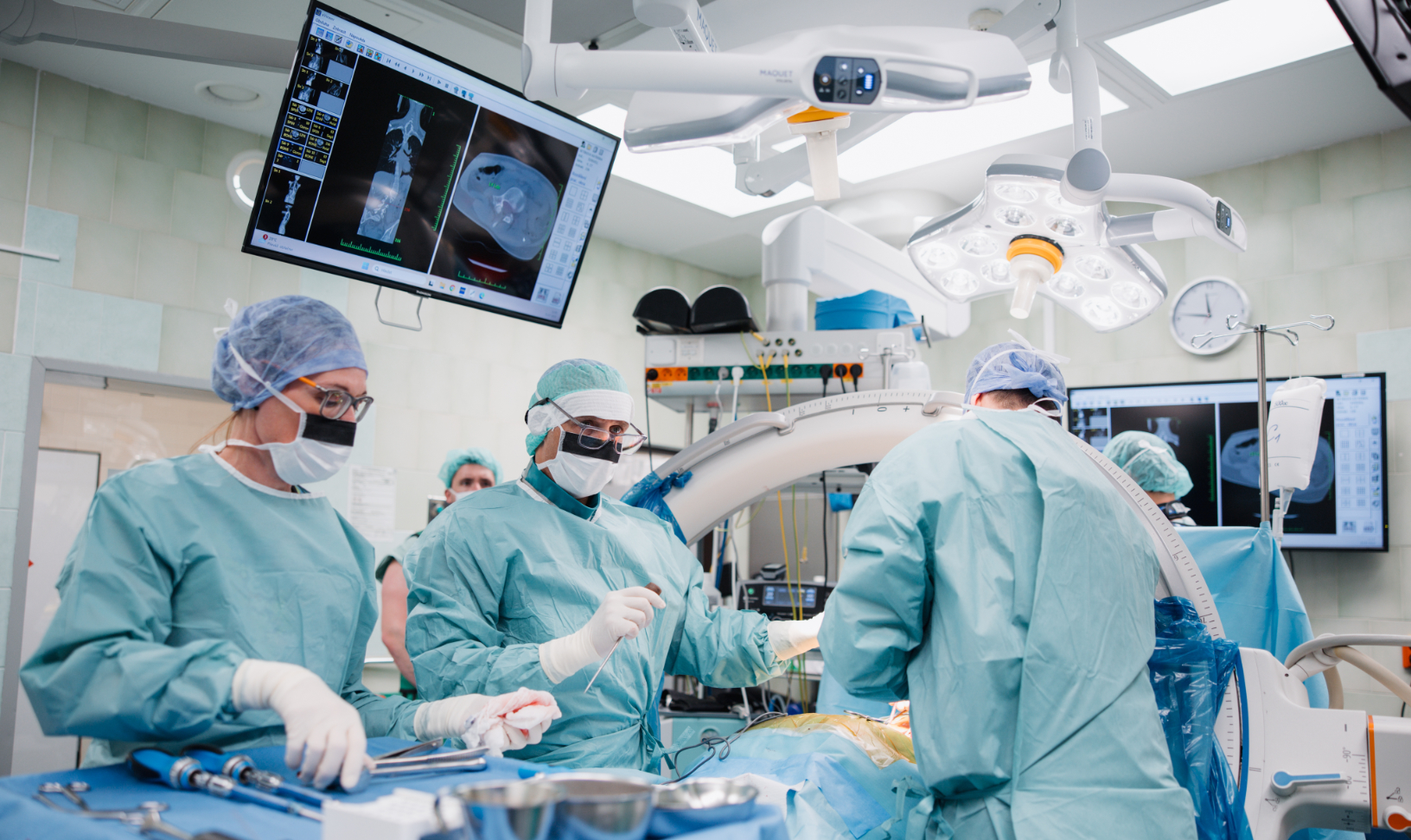
Pokud se skolióza i přes konzervativní léčbu zhoršuje, zvažujeme operaci.
Kapitola 4.
Obvyklá doba hospitalizace je 10-14 dní dle rozsahu a závažnosti operačního výkonu, v případě kombinovaného výkonu (release + zadní korekce) je obvyklá doba hospitalizace okolo 3 týdnů. Bezprostředně po operaci není pacient probuzen přímo na operačním sále, ale ještě v celkové anestezii je převezen na ARO oddělení, kde dochází k pomalému a šetrnému probuzení z celkové anestezie a obvykle je tentýž den večer (případně další den) plně při vědomí. Pacient tak největší pooperační bolesti ,,zaspí“. Po probuzení je přeložen na JIP oddělení a následně po stabilizaci stavu (obvykle několik dní) na standardní oddělení. Zde začínáme pacienta postavovat v korzetu nebo o podpažních berlích za dopomoci fyzioterapeutů. Pacienti mají po operaci zaveden odsavný drén (případně drény), které odvádějí krev z místa operační rány. Pokud jsou odpady do drénu malé, může být drén vytažen. Stehy nebo svorky obvykle vytahujeme za 14 dní od operace.
Po operaci obvykle indikujeme chůzi o podpažních berlích nebo v korzetu po dobu tří měsíců. Korzet necháváme vyrobit na míru na Ortotice, kde si pacienta nejprve naskenují 3D skenerem a následně probíhá výroba. Rozhodnutí, zda bude pacient chodit o podpažních berlích nebo v korzetu, udělá operatér. Vždy je nutno zvážit mnoho faktorů (např. věk dítěte, průběh operace, kvalita kosti, atd.).
Standardní doba hojení jsou tři měsíce. Po tuto dobu chodí pacient o podpažních berlích nebo v korzetu. Sezení je třeba omezit na minimum (po operaci doporučujeme sedat pouze na toaletu).
Po zhojení (tedy po cca 3 měsících) přichází na řadu rehabilitace. Na ambulantní kontrole od nás dostanete žádanku (s platností po celé České republice) a také doporučení do lázní.
Návrat k běžným aktivitám probíhá postupně dle tolerance pacienta. Vždy je nutné vzít v úvahu, o jaký typ zaměstnání se jedná. Práce na PC je vleže na posteli možná relativně krátce po operaci. Naopak manuálně náročná práce je možná nejdříve za 3-4 měsíce od operace. V případě školní docházky je vhodné probrat danou situaci s vyučujícími a pokud to lze, domluvit se na možnosti distanční výuky.
Návrat ke sportu je možný nejdříve z 3-4 měsíce od operace, dle tolerance pacienta.
Chůze o podpažních berlích nebo v korzetu je možná již několik dní po operaci. Pacient se nejprve postavuje za dopomoci fyzioterapeutů. První kroky bývají náročné (je běžné, že se pacientům po dlouhém ležení motá hlava).
Kontroly probíhají v 6 týdnech od operace, ve 3 měsících, poté v 6 a 12 měsících a následně jednou za rok až do dospělosti. V případě obtíží je samozřejmostí kontrola kdykoliv mimo toto schéma. Na první dvě kontroly přiváží pacienta sanita (poukaz dostává od nás při odchodu z nemocnice a při ambulantní návštěvě). Na kontrolách provádíme RTG, EOS nebo CT (dle indikace lékaře) k posouzení hojení kostní dézy a stability implantátu.
Přednosta Kliniky spondylochirurgie 1. LF a FN Motol
Spoluzakladatel české spondylochirurgie jako samostatného medicínského oboru. Profesorem v oboru ortopedie od roku 2010.
Od roku 2016 přednosta Kliniky spondylochirurgie 1. lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Motole.
Autor řady odborných publikací a několika unikátních operačních postupů. Pacienty byl vyhlášen lékařem roku 2017.